Mpox é uma doença viral que, desde 2022, deixou de ser algo distante e passou a fazer parte da realidade do Brasil. Se você está aqui, provavelmente está com uma daquelas dúvidas que tiram o sono: “Será que eu estou com mpox?” ou “E agora, o que eu faço?”.
Primeiro, respira. Você veio ao lugar certo.
A mpox, conhecida antes como “varíola dos macacos”, é causada pelo vírus monkeypox (MPXV). Ela provoca lesões na pele parecidas com bolhas ou feridas, geralmente acompanhadas de febre, dor no corpo e ínguas inchadas. A maioria dos casos é leve e se resolve sozinha. Mas — e esse “mas” importa muito, para crianças, gestantes e pessoas com imunidade baixa, a doença pode ser grave. Em alguns casos, fatal.
O custo de ignorar esses sinais é alto. Não só pela sua saúde, mas pela saúde de quem convive com você. Quanto mais cedo você entende o que está acontecendo, mais rápido consegue buscar ajuda e evitar que outras pessoas se contaminem.
Neste artigo, você vai encontrar tudo o que precisa: os sintomas que acendem o sinal de alerta, como a doença passa de uma pessoa pra outra, onde buscar atendimento, se existe vacina, qual o tratamento e o que o Brasil está vivendo agora com os novos casos.
Tudo com dados atualizados e linguagem clara, sem enrolação. Boa leitura!
O que é mpox e por que todo mundo está falando nisso?
Mpox é uma doença infecciosa causada pelo vírus MPXV, que pertence à mesma família da varíola humana. Apesar do parentesco, a mpox costuma ser menos letal. O vírus foi identificado pela primeira vez em 1958, em macacos de laboratório na Dinamarca. O primeiro caso em humanos apareceu em 1970, na República Democrática do Congo.
Durante décadas, a doença ficou restrita a países da África Central e Ocidental. Mas em 2022, tudo mudou. Casos começaram a pipocar em países que nunca tinham registrado a doença, inclusive o Brasil. A OMS declarou a mpox como Emergência de Saúde Pública de Importância Internacional duas vezes: em julho de 2022 e em agosto de 2024.
Por que você precisa prestar atenção nisso? Porque o vírus continua circulando. Em 2025, o Brasil confirmou o primeiro caso da nova cepa (clado 1b), considerada mais agressiva. E em 2026, até março, já foram registrados 140 casos confirmados no país, segundo o Ministério da Saúde. A doença não desapareceu. Ela está aqui, e saber reconhecê-la pode fazer toda a diferença.
Quais são os primeiros sintomas da mpox?
Essa é a pergunta que mais leva gente ao Google. E faz sentido. Quando você percebe algo estranho no corpo, a primeira reação é pesquisar. Então vamos direto ao ponto.
A mpox costuma se manifestar em duas fases. O período de incubação (entre pegar o vírus e sentir os primeiros sinais) vai de 1 a 21 dias, com média de 6 a 13 dias.
Fase 1 – Os sinais que aparecem antes das lesões
Antes das lesões na pele, o corpo dá avisos. Essa fase dura de 1 a 3 dias e inclui:
- Febre (geralmente o primeiro sinal)
- Dor de cabeça forte
- Dores musculares e nas costas
- Ínguas inchadas (pescoço, axilas, virilha)
- Cansaço intenso, aquele que você sente “nos ossos”
Detalhe importante: as ínguas inchadas são um diferencial da mpox em relação a outras doenças com lesões de pele, como catapora ou herpes. Se você notar ínguas visivelmente aumentadas junto com febre, ligue o alerta.
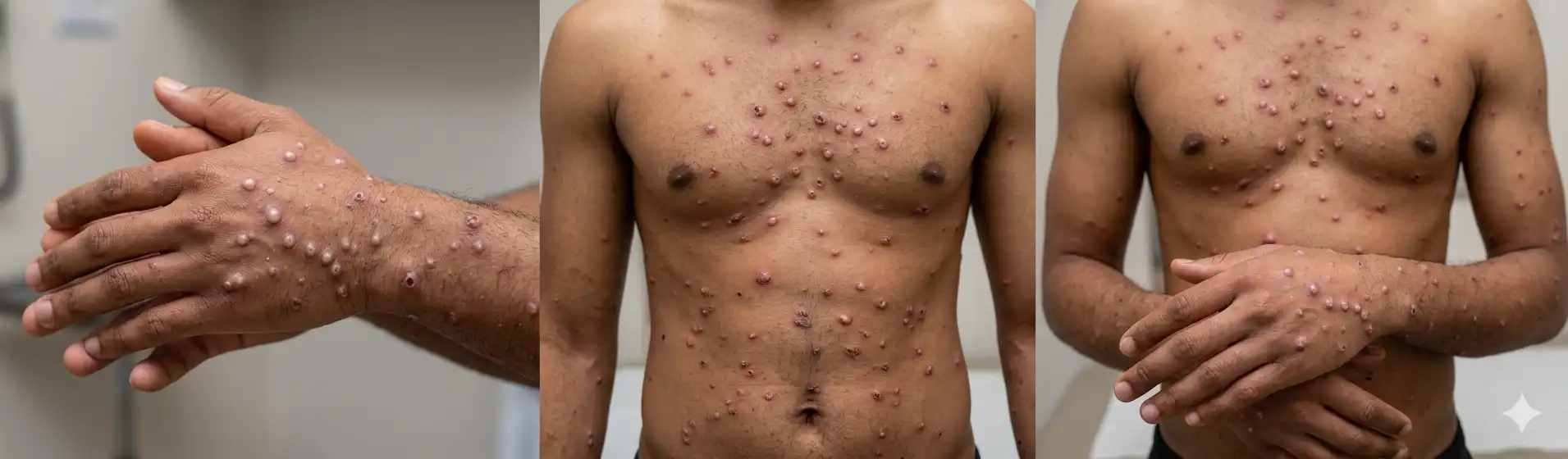
Fase 2 – Quando as lesões começam a surgir na pele
Essa fase dura de 2 a 4 semanas. As lesões passam por estágios bem definidos:
- Manchas planas (máculas)
- Lesões elevadas (pápulas)
- Bolhas com líquido claro (vesículas)
- Lesões com pus (pústulas) – muito dolorosas
- Crostas (“casquinhas”), que caem e podem deixar cicatrizes
As lesões podem aparecer em qualquer parte do corpo: rosto, tronco, mãos, pés, região genital, anal e até dentro da boca. Nos casos mais recentes, muitas pessoas tiveram as primeiras lesões justamente na região genital ou anal, o que pode confundir com outras infecções sexualmente transmissíveis.
Resumindo: se você notar bolhas, feridas ou lesões incomuns na pele, especialmente acompanhadas de febre e ínguas, procure atendimento médico. Não espere piorar.
Como a mpox é transmitida de uma pessoa para outra?
A mpox se transmite principalmente por contato direto e prolongado. As formas mais comuns são:
- Contato pele a pele com as lesões de alguém infectado (inclusive durante relações sexuais)
- Contato com fluidos corporais: pus das lesões, sangue, saliva
- Gotículas respiratórias em contato muito próximo e prolongado (como convívio domiciliar)
- Objetos contaminados: roupas de cama, toalhas, roupas íntimas
- Transmissão de mãe para bebê durante a gestação
No surto global de 2022, a maioria dos casos estava concentrada em redes sexuais de homens que fazem sexo com homens (HSH), associados a múltiplos parceiros. Mas é fundamental entender: a mpox não é exclusiva de nenhum grupo. Qualquer pessoa pode pegar se tiver contato próximo com alguém infectado.
Mpox pega pelo ar? Dá pra pegar sem contato direto?
Essa é uma dúvida legítima. A resposta curta: a mpox não se espalha pelo ar como a gripe ou a Covid-19.
A transmissão por gotículas respiratórias até pode acontecer, mas exige contato prolongado face a face. Estamos falando de convivência doméstica, cuidados médicos sem proteção ou contato íntimo. Não é aquela situação de passar por alguém no ônibus e sair contaminado.
Também é possível pegar mpox ao tocar em objetos contaminados, como toalhas, lençóis ou roupas de alguém infectado. Por isso, se alguém na sua casa estiver com a doença, não compartilhe esses itens e lave tudo com água quente e detergente.
Em resumo: a mpox precisa de contato próximo. Isso é o que torna possível controlá-la com medidas simples de higiene e isolamento.
Quantos casos de mpox já foram confirmados no Brasil?
O Brasil é um dos países com mais casos acumulados de mpox no mundo. Desde 2022, o país soma cerca de 12.206 registros. O pico aconteceu em agosto de 2022, com mais de mil casos em uma única semana. Depois disso, os números caíram bastante, mas nunca zeraram.
Em 2025, foram registrados 1.079 casos e 2 óbitos. Em março de 2025, o Ministério da Saúde confirmou o primeiro caso de infecção pelo clado 1b no Brasil, em uma mulher de 29 anos na região metropolitana de São Paulo.
Em 2026, até o dia 9 de março, o Brasil registrou 140 casos confirmados, 539 suspeitos e 9 prováveis. Nenhuma morte foi registrada neste ano. São Paulo lidera com 93 casos, seguido por Rio de Janeiro (18) e Rondônia (11).
O perfil dos infectados em 2026 segue padrão semelhante ao dos anos anteriores: a maioria são homens (cerca de 77%), com idade média de 33 anos. Parte dos pacientes apresenta coinfecção com HIV ou outras ISTs.
A boa notícia: a grande maioria dos casos é leve ou moderada, e os números de 2026 estão abaixo do registrado no mesmo período de 2025. Mas não dá pra baixar a guarda.
A nova cepa da mpox (clado 1b): o que muda na prática?
Para entender a mpox hoje, você precisa saber que existem duas grandes linhagens do vírus: o clado I e o clado II. O surto global de 2022 foi causado pelo clado IIb, que tem letalidade baixa (mais de 99% das pessoas se recuperam).
O problema é que, a partir de 2023, a África começou a registrar um aumento de casos do clado I, que é mais virulento. Dentro dele, surgiu uma nova variante chamada clado 1b. Essa cepa preocupa porque está associada a uma letalidade maior, especialmente em crianças.
Na República Democrática do Congo, entre janeiro e setembro de 2024, foram relatados mais de 35 mil casos e 840 óbitos ligados ao clado I. Foi essa situação que levou a OMS a declarar a segunda Emergência de Saúde Pública de Importância Internacional em agosto de 2024.
O Brasil confirmou o primeiro caso de clado 1b em março de 2025. Até agora, não houve transmissão comunitária sustentada dessa cepa no país. Mas o risco existe, principalmente pelas conexões internacionais do Brasil e pela presença de nichos de transmissão ativa da doença.
Tabela comparativa: clado II x clado 1b da mpox
Para facilitar o entendimento, confira as principais diferenças entre as duas linhagens:
| Característica | Clado IIb | Clado 1b |
| Gravidade geral | Leve a moderada | Maior risco de formas graves |
| Letalidade | Baixa (menos de 1%) | Mais elevada, especialmente em crianças |
| Surto principal | Global, 2022–2023 | África, 2023–2025 (com exportação) |
| Presença no Brasil | Predominante desde 2022 | 1º caso confirmado em março/2025 |
| Grupos mais afetados | Adultos jovens, HSH | Crianças e populações vulneráveis |
| Transmissão | Contato íntimo/sexual predominante | Contato domiciliar mais frequente |
Essa tabela mostra por que o monitoramento da nova cepa é tão importante. Mesmo que a maioria dos casos atuais no Brasil seja do clado II, o clado 1b pode mudar esse cenário.
Mpox tem cura? Qual o tratamento disponível no Brasil?
Vamos direto: na maioria dos casos, a mpox se resolve sozinha. O corpo combate o vírus e as lesões cicatrizam em 2 a 4 semanas. Mas isso não significa que você deve ignorar a doença.
O tratamento é de suporte. Isso quer dizer que o foco é aliviar os sintomas enquanto o corpo se recupera:
- Analgésicos e anti-inflamatórios para dor e febre
- Hidratação constante
- Cuidado com as lesões: manter limpas, não coçar, não estourar
- Tratamento de infecções secundárias na pele (com orientação médica)
Para casos graves, especialmente em pessoas com imunossupressão, existe um antiviral chamado tecovirimat (TPOXX). Ele foi desenvolvido originalmente para a varíola e está sendo usado em regime de acesso expandido, sob avaliação clínica. No Brasil, não há medicamento aprovado especificamente para mpox até o momento, mas o SUS oferece atendimento completo para manejo dos sintomas e das complicações.
Se os sintomas forem leves: fique em casa, cuide das lesões, tome os medicamentos indicados pelo médico e se isole. Se piorar — especialmente com dificuldade para respirar, lesões muito extensas ou sinais de infecção bacteriana —, vá ao hospital.
Existe vacina contra mpox? Quem pode tomar pelo SUS?
Sim, existe vacina. O imunizante usado no Brasil é o Jynneos (MVA-BN), uma vacina feita com vírus vaccínia não replicante, originalmente desenvolvida contra a varíola. Ela oferece proteção cruzada contra a mpox e o esquema completo é de duas doses, com intervalo de quatro semanas.
A notícia importante: a vacina está disponível no SUS, mas não para todo mundo. Não existe campanha de vacinação em massa. A distribuição é estratégica, voltada para quem tem maior risco. Atualmente, podem se vacinar:
- Pessoas vivendo com HIV/aids (homens cisgêneros, travestis e mulheres transexuais), com 18 anos ou mais e contagem de CD4 abaixo de 200 nos últimos 6 meses
- Profissionais de laboratório (18 a 49 anos) que trabalham diretamente com Orthopoxvírus
- Usuários de PrEP (profilaxia pré-exposição ao HIV)
- Pessoas que tiveram contato direto com caso confirmado (vacinação pós-exposição, idealmente em até 4 dias)
- Profissionais de saúde que atuam diretamente com casos suspeitos ou confirmados
Onde tomar? A vacina não está disponível em todas as UBS. Ela é distribuída em pontos específicos definidos pelas secretarias de saúde, como Centros de Testagem e Aconselhamento (CTA) e Serviços de Atendimento Especializado (SAE). A dica: entre em contato com a sua UBS de referência ou com a secretaria de saúde do seu município para saber o ponto mais próximo.
Criança pode pegar mpox? Os sintomas são diferentes?
Sim, crianças podem pegar mpox. E esse é um ponto que merece atenção especial.
No surto na África associado ao clado 1b, crianças foram desproporcionalmente afetadas. O padrão de transmissão nesses casos envolveu contato domiciliar (convívio familiar, compartilhamento de cama, cuidados corporais). Os sintomas nas crianças são semelhantes aos dos adultos — febre, lesões na pele, ínguas inchadas —, mas crianças pequenas têm maior risco de evoluir para formas graves, incluindo pneumonia, infecções secundárias e, em casos extremos, óbito.
No Brasil, os casos em crianças são raros, mas existem. O principal cuidado é evitar que crianças tenham contato com pessoas que apresentem lesões suspeitas. Se você é mãe, pai ou cuidador e nota qualquer erupção cutânea incomum na criança, procure atendimento médico imediatamente.
O que fazer se eu suspeitar que estou com mpox?
Esse é o passo a passo mais importante deste artigo. Se você percebeu sintomas compatíveis, siga estas orientações:
- Procure uma unidade de saúde. De preferência, uma UBS ou UPA do SUS. Informe sobre seus sintomas, contatos recentes, viagens e histórico sexual. Isso ajuda os profissionais a identificar a cadeia de transmissão.
- Isole-se. Fique em casa, em um cômodo separado se possível. Evite contato pele a pele, beijos e relações sexuais. Cubra as lesões com roupas ou curativos limpos.
- Não compartilhe objetos pessoais. Toalhas, lençóis, roupas e talheres devem ser separados. Lave tudo com água quente e detergente.
- Use máscara. Se precisar estar perto de outras pessoas em ambientes fechados, use máscara bem ajustada.
- Lave as mãos com frequência. Água e sabão ou álcool em gel, especialmente após tocar nas lesões.
- Só encerre o isolamento quando todas as lesões tiverem formado crostas e uma nova camada de pele tiver se formado por baixo.
O diagnóstico definitivo é feito por exame de PCR, com coleta de material das lesões. Esse teste está disponível na rede pública, por meio dos laboratórios de referência estaduais e do COE Mpox do Ministério da Saúde.
FAQ – Perguntas frequentes sobre mpox no Brasil
Como saber se estou com mpox? Quais os sintomas iniciais?
Os primeiros sinais costumam ser febre, dor de cabeça intensa, dores musculares e ínguas inchadas. Depois surgem lesões na pele que evoluem de manchas para bolhas e pústulas. Se você nota lesões incomuns, especialmente na região genital ou anal, procure um médico.
Mpox transmite pelo ar?
Não da mesma forma que a gripe. A transmissão respiratória exige contato muito próximo e prolongado. O principal meio de contágio é o contato direto com lesões, fluidos corporais ou objetos contaminados.
Onde posso me vacinar contra mpox pelo SUS?
A vacina está disponível em pontos estratégicos (CTA e SAE), não em todas as UBS. Entre em contato com a secretaria de saúde do seu município para saber o local mais próximo. A vacinação é voltada para grupos prioritários.
Mpox tem cura?
A maioria dos casos se resolve sozinha em 2 a 4 semanas, com tratamento dos sintomas. Não existe medicamento específico aprovado no Brasil, mas o SUS oferece suporte completo. Em casos graves, pode ser utilizado o antiviral tecovirimat.
Criança pode pegar mpox?
Sim. Crianças podem ser infectadas, principalmente por contato domiciliar. Elas fazem parte do grupo de risco para formas graves. Os sintomas são parecidos com os dos adultos, mas a evolução pode ser mais séria.
Quantos casos de mpox existem no Brasil em 2026?
Até 9 de março de 2026, o Ministério da Saúde registrou 140 casos confirmados, sem nenhum óbito. São Paulo concentra a maioria das ocorrências.
O que é a nova cepa mpox (clado 1b)?
O clado 1b é uma variante do vírus da mpox identificada na África, associada a maior gravidade e letalidade, especialmente em crianças. O Brasil confirmou o primeiro caso dessa cepa em março de 2025.
Preservativo protege contra mpox?
O preservativo ajuda, mas não protege totalmente. Como a transmissão acontece por contato pele a pele, as lesões podem estar em áreas não cobertas. Ainda assim, usar preservativo é importante porque reduz o risco de outras ISTs que podem agravar o quadro.
Próximos passos: o que você pode fazer agora?
Você chegou até aqui e agora tem informação de qualidade sobre a mpox. Mas informação sem ação não protege ninguém. Então veja o que você pode fazer agora:
Se você tem sintomas: procure uma unidade de saúde do SUS o mais rápido possível. Cada dia conta.
Se você convive com alguém com sintomas: reforce a higiene, não compartilhe objetos e use máscara nos ambientes fechados.
Se você faz parte do grupo prioritário: procure saber sobre a vacinação na secretaria de saúde da sua cidade.
Se você quer se manter informado: acompanhe os boletins do Ministério da Saúde e as orientações do COE Mpox.
A mpox é uma doença que pode ser controlada. Com informação correta, busca precoce por atendimento e medidas simples de prevenção, você protege a si mesmo e quem está ao seu redor.
Se este conteúdo foi útil para você, compartilhe com quem precisa saber. Informação de qualidade salva vidas
Sobre esta matéria
Este artigo foi produzido pela equipe de conteúdo da Desinsecta, com base em fontes oficiais e científicas atualizadas. Todos os dados epidemiológicos citados vêm de boletins do Ministério da Saúde do Brasil, relatórios da OMS, da OPAS e de estudos publicados em periódicos científicos revisados por pares. A pesquisa de base consultou mais de 15 referências técnicas, incluindo notas técnicas do COE Mpox, artigos do PubMed Central e reportagens de agências de notícias como a Agência Brasil.
Nosso compromisso é entregar informação verificada, sem exagero e sem promessa vazia. Saúde é coisa séria e merece esse respeito.